Cirurgia ortognática – o que é e quais as…

E quando o problema de oclusão não é causado pela posição dos dentes, e sim pelo crescimento facial? Como corrigir as desarmonias de posição dos ossos da face?
Antes de tudo: se eu falar algum termo que você não entender, consulte no “Dicionário de Ortodontia” – aqui e aqui. Se a palavra ou expressão não estiver lá, me manda no contato@leticiasobreiro.com que eu traduzo para você.
Muitas vezes, nos meus vídeos e posts, comento que determinados problemas de oclusão só podem ser corrigidos com cirurgia ortognática, mas o que exatamente é a cirurgia ortognática?
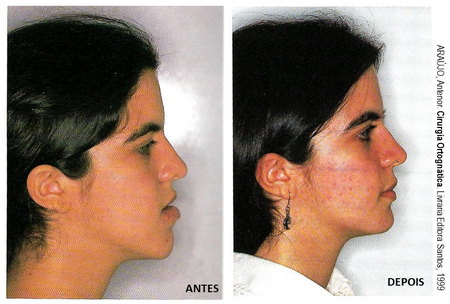
Explicando de uma forma resumida, a cirurgia ortognática é um procedimento estético-funcional que corrige as alterações de posicionamento dos ossos da face, com o objetivo de resolver problemas de oclusão e de estética facial.
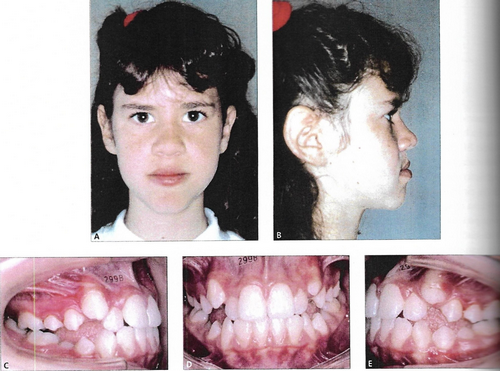
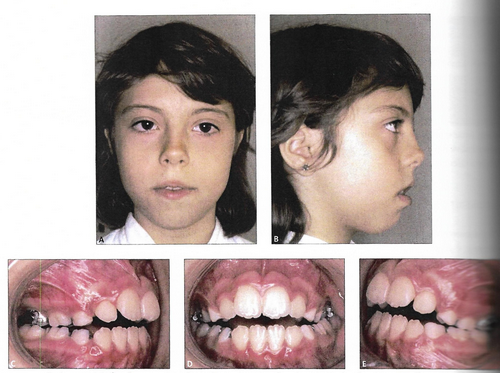
Como falei nesse post, desarmonias no crescimento dos ossos da face podem refletir em um problema de oclusão, que afeta a função (mastigação, deglutição, fala, etc.) e a estética do sorriso.
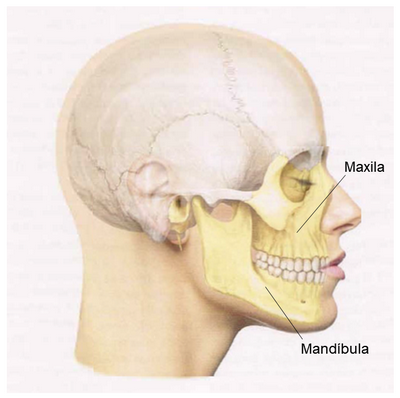
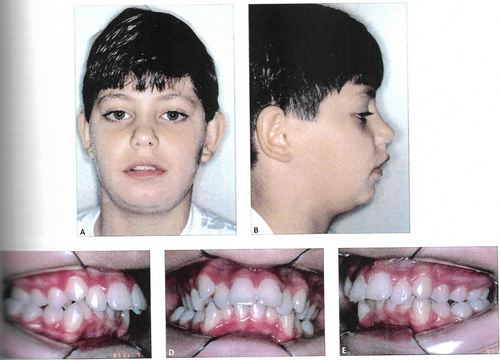
O crescimento dos ossos também determina a forma da face, e características como ter uma face mais longa ou mais curta, ter queixo mais para a frente ou mais para trás, maçãs do rosto mais ou menos proeminentes, expor muito ou pouco os dentes no sorriso, são ditados por esse crescimento.
Quando essas desarmonias de crescimento são leves, é possível criar uma oclusão funcional adaptando a posição dos dentes, com, por exemplo, mais ou menos inclinação dos incisivos, ou extração de algum permanente. Isso é chamado compensação dentária.
Mas existe um limite para a compensação dentária, que geralmente é ter osso o suficiente para sustentar as raízes dos dentes. Quando a discrepância é muito grande, não é possível fazer a compensação, e única forma de corrigir a oclusão de forma satisfatória é fazendo o reposicionamento a nível ósseo.
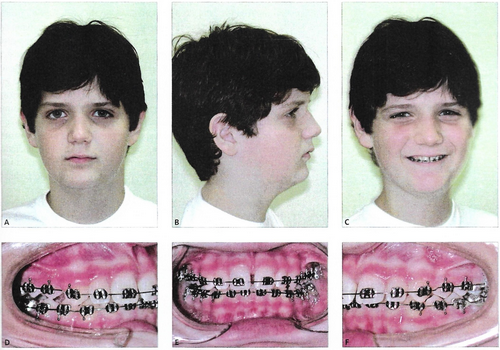
As cirurgias ortognáticas são realizadas em hospital, sob anestesia geral. O cirurgião bucomaxilofacial realiza osteotomias (secções nos ossos feitas com instrumentos adequados), reposiciona os segmentos e fixa com placas e parafusos de titânio, adequando a relação entre o arco superior e o inferior, e os ossos da face em geral.
Quase sempre, a cirurgia é realizada dentro de um planejamento que envolve também o tratamento ortodôntico. Na maior parte dos casos, é preciso adequar a posição dos dentes antes da cirurgia, para que os próprios dentes sirvam como guia para a posição dos ossos. O paciente opera usando o aparelho, e, algumas semanas depois da cirurgia, ele já pode começar a fazer os ajustes finais da oclusão.
A cirurgia tem que ser planejada entre o cirurgião e o ortodontista conjuntamente. O ideal é que a decisão pela correção cirúrgica – ou não – seja tomada antes da instalação do aparelho: da montagem até a mecânica, o tratamento ortodôntico é bem diferente nos dois casos.
Como pode parecer para muitas pessoas um tratamento relativamente drástico, geralmente é indicada quando não existe possibilidade de compensação dentária, ou quando a estética facial incomoda muito o paciente.
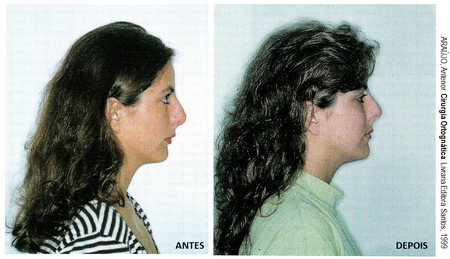

Será que é uma opção para mim?
Geralmente o caminho de quem faz cirurgia ortognática começa no ortodontista, que é o profissional que o paciente procura quando percebe que precisa corrigir a posição dos dentes. Quando o ortodontista percebe que a ortognática é uma boa opção para ele, vai propor o tratamento e, caso o paciente aceite a ideia, encaminha para o cirurgião bucomaxilofacial para começar o planejamento conjunto.
Se você acha que a cirurgia ortognática seria uma boa opção para você, procure um ortodontista e converse a respeito. Ele vai fazer um plano de tratamento que leva em consideração as suas necessidades e a solução das suas queixas.